・治療後、転院をすすめられ不安
・患者さんは、転院後どうなる?
・回復を早めるには?
のギモンを、脳卒中専門医が解説します。
✓脳卒中を発症した患者さん
✓脳卒中に関わる医療従事者
✓介護に携わる全ての方
にご参考いただければと思います。
★こんなことがわかります★
✓脳卒中の基礎知識
✓mRS (modified Rankin Scale)
✓脳卒中のリハビリテーション
(急性期・回復期・生活期)
✓脳卒中地域連携パス
✓転院の手続き
✓ご家族が行う手続き
✓介護サービスの利用
✓リハビリのコツ
▼目次から知りたい項目をご覧ください。
脳卒中の基礎知識

脳梗塞(74.0%)脳出血(18.0%)くも膜下出血(4.5%)一過性脳虚血発作(3.5%)をさします。
症状
症状に一刻も早く気付くことが大事です。
キーワードFAST(ファスト)をぜひ覚えてください。
FAST(ファスト)
F:Face(顔のゆがみ)
A:Arm(手足の麻痺)
S:Speech(言語障害)
T:Time(すぐに)
(何時まで元気だったか)
治療
発症して救急外来を受診し、脳卒中と診断されると、急性期治療が行われます。
<急性期治療の内容>
脳梗塞:
内科加療(83.4%)血管内治療(6.6%)血栓溶解薬静注(6.4%)併用(3.6%)
脳出血:
内科加療(87.4%)外科治療(12.6%)
くも膜下出血:
クリッピング(36.5%)コイル塞栓術(35.2%)併用(0.8%)手術なし(27.5%)
出典:脳卒中レジストリを用いた我が国の脳卒中診療実態の把握(日本脳卒中データバンク)」報告書 2022 年
※血栓溶解薬:t-PAと呼ばれ、4.5時間以内の適応を満たした症例に使用
※クリッピング:脳動脈瘤頚部にクリップを挟み、再破裂を予防する治療
※コイル塞栓術:血管内カテーテル治療で脳動脈瘤内にコイルを入れる治療
mRS (modified Rankin Scale)
脳卒中の機能予後を知るために、医療従事者が大事にしている指標。
神経運動機能の重症度を、0から6の7段階に分けて評価します。
簡便に評価できることに加え、発症前、治療後、退院後などと経時的に評価できるため、患者さんの神経機能の変化をとらえるのに優れています。
| 0 | 全く症候がない |
| 1 | 症候はあっても明らかな障害はない 日常の動作や活動は行える |
| 2 | 軽度の障害: 発症以前の動作が全て行えるわけではないが、自分の身の回りのことは介助なしに行える |
| 3 | 中等度の障害: 何らかの介助は必要とするが、歩行は介助なしに行える |
| 4 | 中等度から重度の障害: 歩行や身体的要求には、介助が必要である |
| 5 | 重度の障害: 寝たきり、失禁状態、常に介助と見守りを必要とする |
| 6 | 死亡 |
mRS0~2を機能予後良好と定義します。
後遺症の症状と程度
治療の発展に伴い、年々、脳卒中発症後の機能的予後はよくなってきているとはいえ、後遺症が残ることは多いです。
実際、退院時mRS3-6(機能予後不良)の割合は、脳出血74.2%、脳梗塞49.6%。
出典:脳卒中レジストリを用いた我が国の脳卒中診療実態の把握(日本脳卒中データバンク)」報告書 2022
具体的な症状は、手が使いにくい、歩きづらい(運動麻痺)、ものがしゃべりにくい(言語障害)、飲み込みにくい(嚥下障害)。
これらは、継続したリハビリテーションを行うことで、軽快することもありますし、うまく付き合うこともできます。
例えば、重度の右手の麻痺で、よくなる見込みがないと判断された場合でも、左手を使う訓練をする(利き手交換)ことで、自分で食事ができるようになることも。
脳卒中のリハビリテーション
「後遺症をできるだけ少なくするには、どうすればいいか?」
発症前の活動度、病気の重症度・早い治療介入によりますが、+リハビリテーションが大事になります。
リハビリテーションをしないと、身体が硬くなり、筋肉がやせ細ってしまうからです。(廃用症候群)

脳卒中のリハビリは、急性期、回復期、生活期の3つの時期に分かれます。
| 急性期 | 発症から2週間 |
| 回復期 | 発症から3~6ヵ月 |
| 生活期 | 6ヵ月以降 |
急性期:早期のリハビリが大事
「リハビリテーションは、いつからするのがベストか?」
脳卒中治療ガイドライン2021では、十分なリスク管理のもとに、積極的なリハビリテーションを、発症後できるだけ早期から行うことが勧められる(推奨度A)
具体的には発症から24~48時間以内。近年では超早期(発症24時間以内)の効果も報告されています。
なぜなら、廃用症候群の予防、セルフケアの早期自立に有効だからです。
<急性期リハビリの内容>
廃用症候群の予防(ストレッチ)
離床訓練(立つ・座る・起き上がる)
ADL訓練(整容・着替え・トイレ)
摂食・嚥下(飲み込み)訓練
機能回復訓練(運動麻痺、言語障害、高次脳機能障害)
回復期:継続したリハビリが必要
さらに、滞ることなく、継続的なリハビリテーションをすることが重要になります。
「回復期リハビリテーション」は、機能回復訓練に加え、日常生活を行えるようにするための、集中したリハビリテーションのこと。
ですので、主治医から「回復期リハビリテーション病院へ転院」のお話があれば、急性期の治療は安定し、リハビリテーションメインの加療に移行すると考えましょう。
不安があれば、主治医にご相談ください。
<回復期リハビリテーション病院>
自宅退院に向け、集中的なリハビリを行う病院。
<特徴>
・脳卒中発症から2ヵ月以内に転院
・自宅退院困難な場合、介護サービスを継続
・入院期間は150日
(高次脳機能障害があれば180日)
脳卒中地域連携パスとは?
ここで、急性期病院(脳卒中でまず治療した病院)から、回復期リハビリテーション病院への転院、自宅退院までをスムーズに行うのが、脳卒中地域連携パスの存在!
治療を受けるすべての医療機関で、共有して用いるもので、患者さんの日常生活度・mRS・治療内容を記載します。
引用:criticalpath.pdf 神奈川県
医療機関同士が連携することで、患者さん・医療従事者にとって、メリットがあります。
どんなメリットがある?
患者さんにとって、
・継続した質の高い医療が提供される
・入院期間が短くなる
継続した質の高い医療が提供される
治療内容が引き継がれるため、切れ目のない質の高い医療を受けることができます。
また、治療に関して、あらかじめ説明を受けることができますので、ご安心ください。
入院期間が短くなる
医療従事者が、患者さんの状態を瞬時に把握し、何をサポートすればいいかが明らかになることで、患者さんに適切な医療やリハビリテーションを行えるため、結果的に入院期間が短くなります。
医療従事者にとって、以下のメリットがあります。
・ひと目で患者さんの状態がわかる
・どんなリハビリが必要かわかる
・日常生活動作程度がわかる
・自宅退院へのサポートができる
・医療機関からフィードバックがある
転院の手続き
「転院の手続きって面倒じゃない?」
転院の調整は、病院内のソーシャルワーカーにお任せください。
<ソーシャルワーカーの役割>
・介護保険・身体障害者手帳の紹介
・ケアマネジャーとの連携
・リハビリ病院・療養病院の紹介
・転院手続きの支援
患者さんとご家族にとって、最適な医療機関をご提示し、医療機関との交渉は、全てソーシャルワーカーが行います。
最終的に転院先を決定するのは、患者さんご本人とご家族です。
ご家族が行う手続き
<ご家族が行うこと>
要介護認定の申請:
申請時期は、病院スタッフから説明されます。手続き期間は約30日。
詳しい手続き>> 【図で流れがわかる】要介護認定の申請(方法・適切なタイミング・場所)|みんなの介護
ケアマネジャーの決定:
回復期リハビリ入院中にケアマネを決めます。
病院スタッフから、居宅介護支援事業所のリストを渡されますので、事業所へ連絡を。後日、ケアマネと面談を行い、契約します。
福祉用具貸与、住宅改修:
自宅退院となった場合、必要に応じ、福祉用具貸与、住宅改修を利用します。具体的には、車いす・歩行器の貸与、手すりの取り付けなど。
手続きの流れは、
ケアマネと病院スタッフが自宅を下見
→必要なものを検討
→見積→契約→市に申請
→着工となります。
手続き期間は10~20日。
身体障害者手帳・障害年金の申請:
発症から6ヵ月がたち、後遺症がある場合、医師にご相談ください。
手足の麻痺、言語障害、視野障害
⇒身体障害者手帳
高次脳機能障害
(記憶、注意、社会的行動)
⇒精神保健福祉手帳
加えて、介護方法、予防に向けた脳卒中知識(危険因子の管理など)をおさえましょう。
生活期:自宅へ
自宅退院後も、日常生活動作を向上するために、リハビリテーションの継続が必要になります。
<生活期リハビリの内容>
トレッドミル訓練
歩行訓練
下肢筋力増強訓練
また、後遺症の程度に応じた介護サービスを受けます。ここで、重要な役割を担うのが、ケアマネジャー。
<ケアマネジャーの役割>
・ケアプランの作成
・自治体・事業所・施設との連携
・介護サービスの給付管理票の作成
・要介護認定の申請代行
・入退院・施設入所・通所の支援
患者さん一人ひとりが適切な介護サービスを受けるために、不可欠な存在。ぜひ、ケアマネジャーにご相談ください。
「介護サービスの主なものは?」
具体的には、通所リハビリテーション、通所介護(デイサービス)、訪問介護、宿泊、施設入所が挙げられます。
詳しくは>> 公表されている介護サービスについて | 介護事業所・生活関連情報検索「介護サービス情報公表システム」
患者さんは、ケアプランに従って、介護サービスを受けます。転倒に十分に注意しながら、できる範囲で、活動の幅を増やしてください。
介護に関わる方に役立つ情報(制度・料金・書式)はコチラ>>けあタスケル|訪問介護、通所介護などのお役立ち情報。特に介護事業所、経営者にためになります。
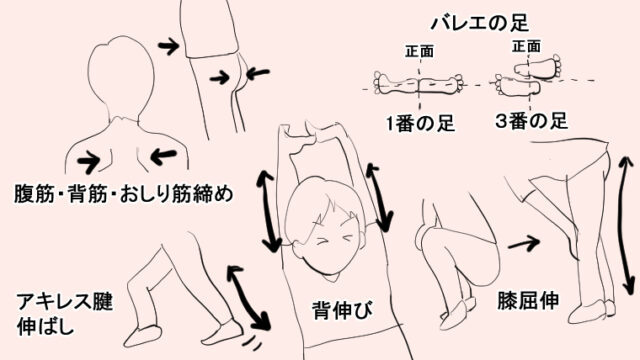
リハビリのコツ

麻痺がない健側も意識して
基本的には、麻痺側のリハビリテーションを重点的に行いますが、日常動作を考えると、麻痺がない健側の運動リハビリテーションも大切になってきます。
麻痺側で、できない動作を健側の力で補おうとするからです。
腰を痛めたときに、スクワットをしてお尻・足まわりの筋肉を鍛えて支持性をアップさせるのと、同じ考え方。
ですので、麻痺側と健側をバランスよく鍛えることを意識しましょう。
できたことに目を向けて
実際は「どうしても、動かせない。がんばっても、できない。歯がゆい、つらい」。
重度の麻痺が原因で、精神的に落ち込んだ後、リハビリで健側の訓練を行った結果、ほぼ自力で日常生活を送れるようになり、笑顔を取り戻した患者さんもいらっしゃいます。
1日の進歩は目に見えなくても、毎日続けることで、確実に成長していますので、初診時を思い出し、「できたこと」に目を向けてください。
こんな治療もある
回復期・生活期に、ボツリヌス療法、磁気・電気刺激療法、ロボットリハビリを行うこともあります。
ボツリヌス療法:
筋肉の緊張が強くて手足がつっぱる、こわばって固まる(痙縮といいます)ときに、筋肉内にボツリヌストキシンという物質を注射し、筋肉の緊張を和らげる治療法。
磁気・電気刺激療法:
磁気・電気刺激療法は、磁気や電気で神経、筋肉に刺激を与え、運動を学習させる方法。
脳に刺激を与えて、麻痺した筋肉を動かす方法は、経頭蓋磁気刺激法といいます。
ロボットリハビリ:
ロボットが、脚の筋肉をサポートしながら、歩行訓練を行います。
適応があるかどうかが気になれば、主治医にご相談ください。
まとめ
脳卒中の回復を早めるしくみについて、お話しました。
あなたと医療・社会はつながっています。日々のリハビリテーションと、介護福祉の力で、社会復帰に向け、進んでください。
医師向け>>急性期脳梗塞ポイントまとめ
看護師>>脳卒中診療看護師になるには?