医師の業務で、最も負担が大きい当直。
誰もが「当直をしたくない・免除してほしい」と思ったことがあるでしょう。
しかし、基幹病院の当直は必須で、毎日交代で当直を回しています。
今回は、「当直の負担を、少しでも軽くする方法はないか?」について考えます。
コチラも>>チーム制ってそんなにハードル高い?育児中女医の視点
なぜ、当直がつらい?
それは、時間をとられ、精神的にも肉体的にも疲労し、負担が大きいから。
仮に、今日は育児を含む家庭事情は抜きにして、当直をすることになったとします。
A病院:市中病院の寝当直7万円
B病院:忙しい大学病院の当直3万円
どちらをしますか?
間違いなく、A病院を選びますよね?
C病院:当直明けの業務は10時まで
入院患者は他医師が引き継ぐ
D病院:当直明けの業務は夕刻まで
入院患者の主治医になる
間違いなく、C病院を選びますよね?
理由は、当直業務の負担が軽く、対価を得られる。翌日の休息の保障があるからですね。
つまり、現行の当直がつらいのは、過度の業務を強いられ、それに見合う十分な対価を支払われないシステムのせい。
医師の働き方改革
どこまで進んでいる?
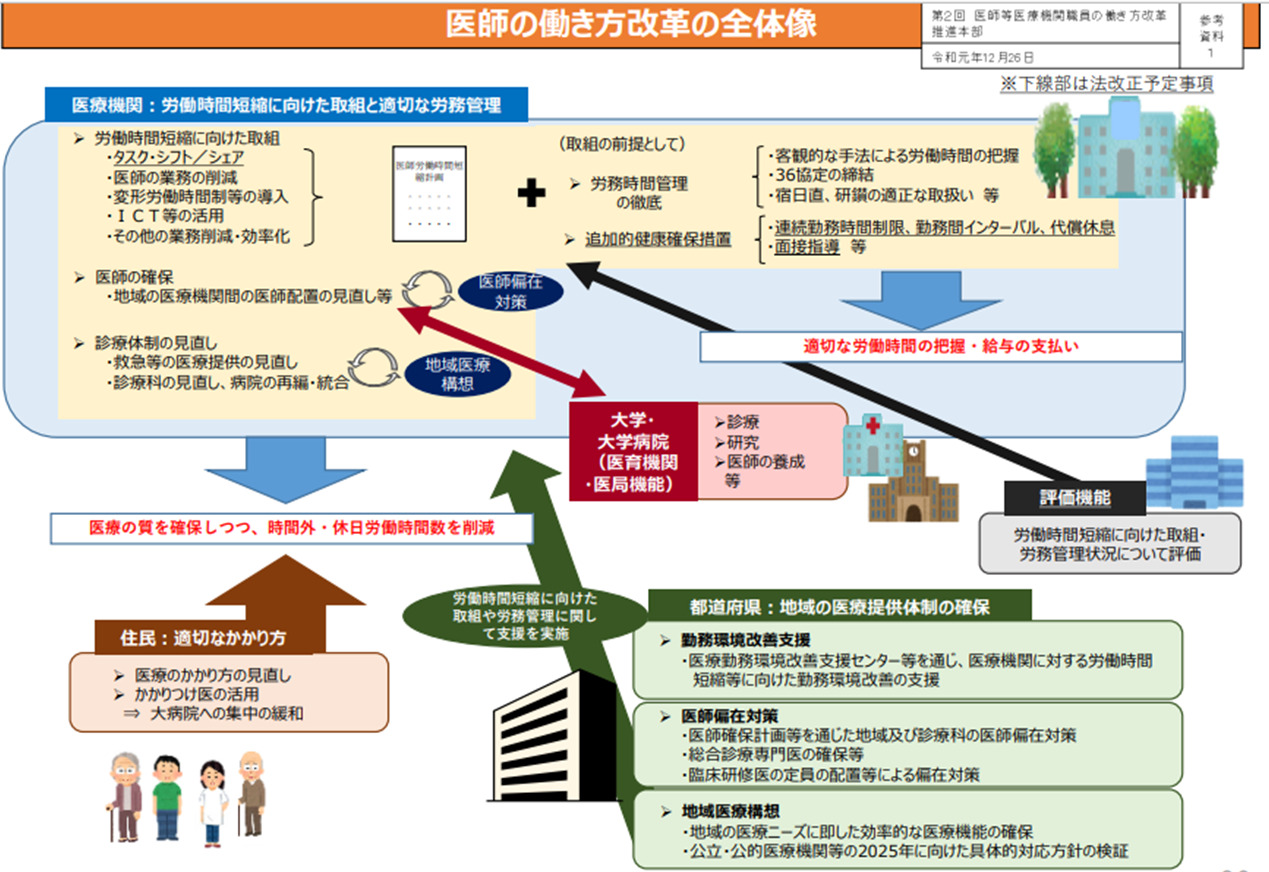
当直に関しては、
・連続当直は行わない勤務体制
・予定手術前日の当直に対する配慮
・負担軽減および処遇改善
の措置が講じられています。
しかし、当直翌日も夕刻まで通常勤務を行う病院はまだ多数です。
とある医局の話
話は変わり、准教授が「まだ当直がある」と嘆き、育休明け女医へ「Jさんも、当直入ってくれないかな。でも、休日も24時間当直だしムリかな?」と持ちかけたそうです。
Jさんは思いました。「私は当直を絶対やらないというスタンスではない。休日半日担当とか、入院管理のサポートがあるとか、ムリのない当直なら少しくらいできるけど」
Jさんは、業務できずとみなされ退職させられました…。(医局がブラックすぎる)
この実話、どう思われますか?希望も聞かず、従来の方針に固執した結果、1名欠員。
当直規定を変えるのは簡単ではありませんが、まずは「皆が働きやすいように考える」ことが大事ではないでしょうか。上の立場にはその権限があり、変わればきっと、准教授自身も助かるのに。
当直する上での負担
どのように当直の負担を減らすかを考える前に、当直の負担が大きくなる原因を挙げてみます。
・時間:当直時間が長い
(24時間で翌日通常勤務)
・内容:救急外来患者が多い、
入院患者の回診、急変時の対応
処置が多い・難しい、手術がある
・人数:1名で当直を行う
・翌日の業務:外来・手術がある
・入院患者:当直医が主治医になる
・人員不足:月あたりの回数が増える
・対価:賃金が低い
対応に追われ一睡もできなかった当直を、どなたも経験があるでしょう。
増員だけでは解決しない

当直の負担が大きい原因のひとつとして、人員不足があげられますが、実は増員しただけでは解決しません。
以前、当科(当直医が主治医になる)に外部から医師を派遣し、平日の当直を月2回お願いしたことがありました。
ある夜、くも膜下出血の患者が搬送され緊急手術が必要になりました。そのとき、非番にも関わらず、私の携帯に緊急コールが!「主治医になってほしいので、駆けつけて」と。
待機医が1名おりましたが、手術(血管内治療)専門外だったので。
学び盛りなら「よし」と思える内容ですが、当直同等の負担が私にあったわけです。
本例では、血管内治療専門の待機医を設けていなかったことが原因で、増員のみならず、当直のシステム全体を見直さねばならないことがわかります。
負担を減らす解決策
一つずつ解決策(案)を考えます。
・時間:24時間で翌日通常勤務
→当直時間を短縮する。平日は夕刻から担当。準夜・深夜帯に分ける。休日は半日交代。翌日は午前中で業務終了にするなど。
(デメリット:担当回数は増える)
・内容:救急外来患者が多い
→病院同士が連携し、役割分担をする。例えば、ある地域にA・B病院があれば、区域で脳卒中患者を分担する。あるいは迅速に治療が行えるよう連携する。
1・2・3次救急の役割を果たす。軽症を1次に任せれば、3次救急病院は重症に集中できる。
急変時の対応
→研修医やコメディカルも参加し人を集める。主治医制なら主治医も呼ぶ。
処置が多い・難しい
→治療マニュアルを作成する。タスクシェア・シフト。コメディカルも医師の指示のもと、できる処置が増えてきている。例えば、脳卒中診療看護師を配置するなど。
入院患者の回診
→治療内容や経過の申し送り、指示オーダの徹底、コール基準を設けるなど。
手術がある
→当番制で1名~複数名待機医を設ける。それぞれの役割分担を決める。2人で手術を行い、もう1名は救急外来・病棟担当など。主治医(チーム制なら責任者)を決める。
・人数:1名で当直を行う
→情報共有ツールの活用。ポータブル端末やTeams、リモート画像読影など。内科・外科の2名、病棟係・救急係の2名で当直、準夜帯に2名体制にする病院も。
・翌日の業務:外来・手術がある
→当直明けの外来・手術の予定を入れないようにする。月ごとの診療・手術内容を把握し、当直表を組む。
・入院患者:当直医が主治医になる
→当直医は初期対応し、翌日は代理の医師をたてるか、当該科・当該チームの主治医に引き継ぐ。患者にはあらかじめその旨を説明し、ご理解いただく。(主治医制・チーム制により対応が異なる)
・人員不足:月あたりの回数が増える
→システム・規則を構築した上で、外部医師派遣を要請する。システムが改善されれば、増員につながる。
・対価:賃金が低い
→一般的に非常勤医師に高い賃金が支払われる。常勤医師にも同等の賃金を支払い、処置内容・時間に応じインセンティブをつける。待機医にも報酬を設ける。患者を入院させたらインセンティブが発生する病院も。
すでに、実施済みの病院も多いでしょうが、現状を変えるよい案があれば、ご検討いただければと思います。
単純な問題ではない

以下をどう考えるか、改革に取り組むか、医師同士で協力できるかがカギです。
ひとつは、外来・手術日は固定されている。当直明けに外来・手術を入れないようにすると、当直できる曜日が限定されます。
当直の曜日を限定するか、外来を他の医師に依頼するか。それにより不満が出ないか。
次に、主治医制かチーム制か。主治医制の場合、当直明けに関わらず、何かあれば主治医に連絡がきます。当直明けの休息が十分に保障されません。
完全オフの日を別日に設ける、非番のときは早退させるなどの工夫が必要です。
その他、待機医の呼び出し、入院患者担当の割り振りを平等にできるか、育児中女医への配慮をどうするか(実際の取り組み例)。
改革するならば、あらゆる問題を考慮して、細かいところまでルール作りをしなければ、システムが成り立たないのです。
当直のない働き方もできる

どうしても負担が重く感じてつらいときは、『当直のない働き方を探す』と解決します。
研修医、若手・中堅医師がいくら”現状を変えたい”と思っても、なかなか思いが形になることは少ないからです。
少し上の先輩が「当直・オンコールをこうしたらいいのに」と具体的な案を私に語ってくださったことがありますが、5年後の今、何も変わっていません。
転職サイトで、あなたの希望がかなう職場探しが無料でできます。転職成功例(女医)をご参考ください。
逆にいうと
上の立場の方が、従業員の意見も参考にしながら改革しないと、多くが転職します。QOL向上を求める声が多い現在、行動しないと人は残りません。
時には忙しくても、それに見合う対価・学びが得られ、翌日はフリーで十分な休息がとれるなら、一人でも多くの医師が協力しようと思うかもしれません。
まとめ
当直がつらい理由、当直の負担軽減に向けた取り組み案を考えました。
少しでもご参考いただければ幸いです。






